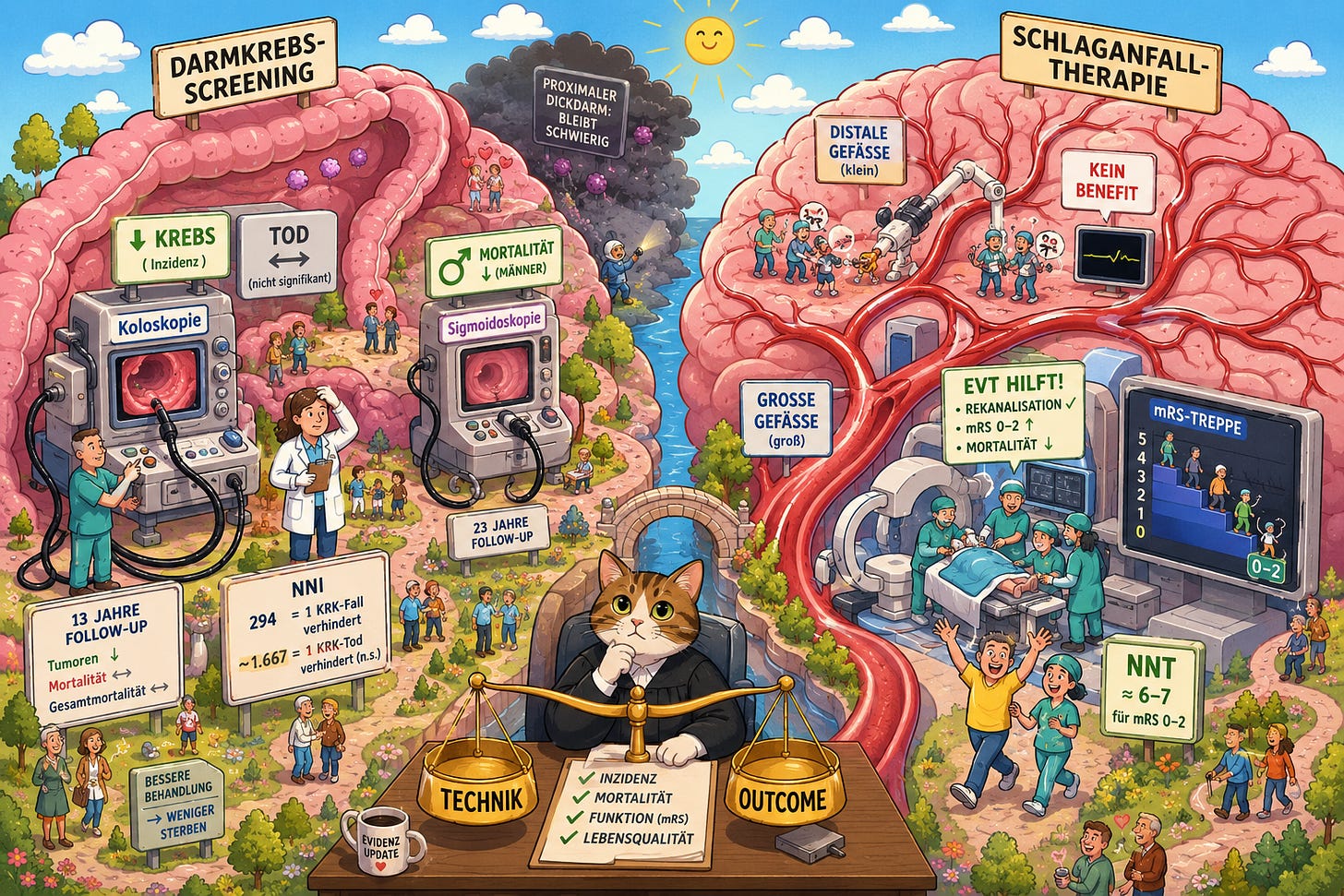
Von distalen Därmen und distalen Gefäßen – Evidenz-Quickies KW 19
Sigmo vs. Kolo, EVT vs. BMT
Diesen Beitrag zitieren:
Nößler D. Von distalen Därmen und distalen Gefäßen – Evidenz-Quickies KW 19. EvidenzUpdate 2026;7:18. doi: 10.69156/quick/2026.05.00018
Guten Morgen! Egal, wie spät es ist: Jetzt ist Quickie-Zeit. Heute gibt es nur vier Arbeiten, dafür zu zwei Indikationen jeweils zwei neue Papers. Und eines davon war bis just eben noch unter Embargo. Daher kommen die Quickies eben jetzt, offen für jederfrau und jedermann.
Eine schöne Woche und viel Freude mit der hoffentlich interessanten Lektüre!
Die Quickies in Mini-Kürze
🧻 Darmkrebs-Screening I: Auch nach 13 Jahren kein Benefit beim Tod
Die NordICC-Studie bestätigt auch nach 13 Jahren: Eine einmalige Screening-Kolo reduziert die KRK-Inzidenz (NNI 294), aber nicht die KRK-Mortalität oder Gesamtmortalität. Die Studie war unterpowert, die tatsächliche KRK-Sterblichkeit in der Kontrollgruppe nur halb so hoch wie erwartet, weil die Krebstherapie besser geworden ist. Männer und Personen ≥ 60 Jahre profitieren am ehesten; beim proximalen Kolon fehlt der Effekt.
🧻 Darmkrebs-Screening II: Nach 23 Jahren reduziert Sigmo Männer-Tod
Die norwegische NORCCAP-Studie zeigt nach 23 Jahren: Die einmalige Sigmoidoskopie senkt bei Männern die KRK-Mortalität um 0,8% absolut (NNI 125). Das ist das bisher stärkste RCT-Ergebnis aller Sigmoidoskopie-Studien. Bei Frauen sinkt die KRK-Inzidenz auch, nur die Sterblichkeit nicht. Der Geschlechtsunterschied ist signifikant und kein Zufall.
🧠 Thrombektomie I: Kein Gewinn bei kleinen Hirnarterien-Verschlüssen
Der DISTAL-Trial bestätigt auch nach einem Jahr: Bei mittleren und distalen ischämischen Hirninfarkten (M2–M4, ACA, PCA) ist die endovaskuläre Thrombektomie der besten medizinischen Therapie nicht überlegen, weder bei Behinderung, Lebensqualität noch Wohnsituation. Der Mortalitätstrend unter Thrombektomie ist leicht ungünstig. Lyse + Sekundärprävention reichen.
🧠 Thrombektomie II: Metaanalyse zeigt Nutzen bei großem Hirninfarkt
Die ATLAS-Metaanalyse mit 6 RCT und individuellen Patientendaten zeigt: Bei ausgeprägtem Infarktareal (ASPECTS ≤ 5 oder Infarktkern ≥ 50 ml) lohnt die Gefäßeröffnung. Funktionelle Unabhängigkeit: 19,5 vs. 7,5% (NNT ≈ 8), selbstständiges Gehen: 36,5 vs. 19,9% (NNT ≈ 6), Mortalität: 31,1 vs. 37,3% (NNT ≈ 16). Der Effekt ist konsistent über alle ASPECTS-Kategorien. Grauzone: Kern ≥ 150 ml im Spätfenster.
Und ab hier jetzt die Details …
🧻 Darmkrebs-Screening I: Auch nach 13 Jahren kein Benefit beim Tod
Kaminski et al., Lancet 2026,1 13-Jahres-Daten aus 🇳🇴 🇵🇱 🇸🇪 des populations-basierten NordICC-RCT (NCT00883792), samt Editorial2
🎯 In Kürze: Was viele wissen, bestätigen für das Kolorektal-Karzinom (KRK) nun die 13-Jahres-Daten der NordICC-Studie mit fast 100.000 Teilnehmenden: Eine einmalige Screening-Koloskopie
reduziert die kolorektale Krebsinzidenz signifikant, aber nur moderat,
zeigt keinen signifikanten Vorteil bei der Krebssterblichkeit,
keinen Vorteil bei der Gesamtmortalität und
keinen Benefit in Form eines Shifts in niedriggradigere Tumorstadien.
Die reduzierte Krebsinzidenz entsteht durch die Polypektomie (im distalen Kolon) während der Kolo. Der nicht signifikante Unterschied bei der Mortalität ist durch die dramatisch verbesserte Krebsbehandlung erklärbar: Es sterben einfach immer weniger Menschen daran. Die KRK-Sterblichkeit in der Kontrollgruppe war nur halb so hoch wie bei Studienplanung erwartet. Die Studie war damit massiv unterpowert für diesen Endpunkt.
NordICC erschüttert die hiesigen Empfehlungen nicht, hilft aber für eine ehrlichere Kommunikation über die Screening-Kolo:
Krebsvermeidung: Ca. 294 Einladungen verhindern über 13 Jahre einen KRK-Fall. Wer die Diagnose Darmkrebs vermeiden möchte, hat ein Argument.
Die Sigmoidoskopie wäre eh besser (haben wir dort besprochen – und siehe unten).
Mortalität: Lässt sich nicht statistisch belegen, was paradoxerweise auch eine Erfolgsmeldung der kurativen Onkologie ist.
PICO
(P)opulation: Erwachsene 55–64 Jahre (Randomisierungsalter) aus Norwegen, Polen und Schweden
screening-naiv
n = 84.583 Personen, aus Bevölkerungsregistern rekrutiert
(I)ntervention: Einmalige Einladung zur Koloskopie
n = 28.217
Teilnahme: nur 42% (mit hoher Varianz: Polen 33%, Schweden 40%, Norwegen 61%)
(C)omparison: Kein Screening
n = 56.366
Randomisierung 1:2
(O)utcomes: KRK-Inzidenz und KRK-Mortalität nach 13 Jahren Follow-up
primär: Intention-to-Screen-Analyse (= so wie eingeladen, d.h. unabhängig von der tatsächlichen Teilnahme; diese Art der Auswertung zeichnet am ehesten die Versorgung aus Systemsicht wider)
Ergebnisse
In der primären Analyse sinkt per Koloskopie-Screening die Zahl der Kolorektal-Karzinome binnen 13 Jahren um absolut 0,34%. Es müssten also 294 Menschen (zw. 55 und 64 J.) gescreent werden, damit in den 13 Jahren danach 1 Darmkrebs weniger auftritt (= Number Needed to Invite; NNI).
Die Sterblichkeit durch Darmkrebs reduziert sich (nicht signifikant!) in dem Zeitraum um 0,6‰ (also 0,06%). Macht eine NNI von ~1.667.
Die Gesamtmortalität (in der Grafik nicht dargestellt) ist nach 13 Jahren nahezu gleichauf: 16,30 vs. 16,34%. Auch nicht signifikant, deswegen sparen wir uns die NNI.
Für die individuelle Risikoberatung: In der (aus Systemsicht weniger, für den Einzelnen aber stärker relevanten) Per-Protocol-Analyse, bei der 100% der Eingeladenen teilnehmen würden, würde im Screening die Tumoreninzidenz noch stärker sinken (absolut 1,0 vs. 1,8% = RR 0,55) und auch die KRK-Mortalität noch etwas stärker sinken, aber immer noch nicht signifikant.
Männer haben ein höheres Darmkrebsrisiko und profitieren demnach auch mehr, wie auch hier die Subgruppen-Analysen zeigen. Bei Frauen ist der Benefit durchs Screening schon knapp nicht mehr signifikant.
Der proximale Dickdarm ist ein Problem: Die Koloskopie nützt bekanntlich mehr bei distalem, linksseitigem Darmkrebs (so auch hier). Beim rechtsseitigen Kolon fehlt weiterhin ein signifikanter Effekt. Das liegt u.a. an einer schlechteren Adenomdetektionsrate rechts. Die Qualität der Endoskopie bleibt entscheidend, und die ist im Praxisalltag hochvariabel.
Das Koloskopie-Screening in NordICC verschiebt keine Tumor-Stadien, was von Screening-Befürwortern oft als Hoffnung angeführt wird. Beim KRK verhindert das Screening Krebs durch die Polypektomie. Ein Stadien-Shift tritt nur bei Tumoren auf, die beim Screening entdeckt werden: Nach 13 Jahren waren das aber nur 60 von 375 Karzinomen in der Screening-Gruppe (= 16%). Der Großteil ist durch klinische Symptome entdeckt worden, in beiden Gruppen.
Einordnung
Wie so oft ist es mit der Mortalität, Screenings und Studien darüber schwierig:
NordICC ist massiv unterpowert (so wie alle Krebs-Screening-Studien): Bei der Planung wurde eine 13-Jahres-KRK-Mortalität von 0,82% in der Kontrollgruppe erwartet, tatsächlich waren es nur 0,47%. Das Problem ist die dramatisch verbesserte Darmkrebs-Therapie in den letzten Jahren. Um aber einen 25-%igen Mortalitätseffekt statistisch nachzuweisen, bräuchte man rechnerisch ~284.000 Kontrollpersonen, statt der 56.000 tatsächlich Eingeschlossenen.
Für Feinschmecker: Das n-Problem haben wir intensiver in der Podcast-Episode zum Mamma-Ca-Screening erörtert.
42% Teilnahme-Rate verdünnen die Intention-to-Screen-Analyse: Die Per-Protocol-Zahlen sind zwar plausibler für klinische Entscheidungen, nicht aber für den Blick auf die Gesamtbevölkerung.
Nur eine einmalige Koloskopie: NordICC kann damit den deutschen Programmeffekt systematisch unterschätzen.
Population eingeschränkt übertragbar: Polen und Skandinavien bilden die deutsche Versorgungsrealität nicht 1:1 ab.
Gegenüber den 10-Jahres-Daten der NordICC-Studie3 ist jetzt ein wenig der Unterschied bei der KRK-Inzidenz: von 0,20 auf 0,34%. Diese Zunahme der absoluten Inzidenzreduktion zeigt, dass der Effekt der Koloskopie sich über die Zeit entfaltet.
🧻 Darmkrebs-Screening II: Nach 23 Jahren reduziert Sigmo Männer-Tod
Botteri et al., Ann Intern Med 2026,4 23-Jahres-Daten aus dem NORCCAP-RCT in 🇳🇴 (NCT00119912)
🎯 In Kürze: Und die Sigmoidoskopie ist halt doch besser als die Kolo, vor allem bei Männern. In der norwegischen NORCCAP-Studie reduziert sie bei ihnen nach 23 Jahren die Darmkrebssterblichkeit um 0,8% absolut. Das ist eine Number Needed to Invite (NNI) von 125.
Für Frauen: Die Inzidenz für Kolorektalkarzinome wurde zwar verringert, die Zahl der Todesfälle dadurch aber nicht.
Ergo zwei Botschaften: Längeres Follow-up bestätigt gewissen Nutzen bei endoskopischer Früherkennung auf KRK. Und der Geschlechtsunterschied, der auch bei der Kolo (nur nicht so krass) sichtbar ist, wirft Fragen auf.
Für Deutschland: Die Sigmoidoskopie ist bei unserer Früherkennung zwar nicht der Goldstandard. Diese Studie liefert nun das bisher längste RCT-Follow-up dazu. Und die Autorengruppe ist nahezu identisch mit dem NordICC-Team. Beide Studien sollten eigentlich Teil der nächsten Updates der G-BA-Richtlinie und der S3-KRK-Leitlinie sein.
PICO
(P)opulation: Eingeladene Erwachsene 50–64 Jahre
Oslo und Telemark-Provinz in Norwegen
Randomisierung 1999–2001
n = 98.654 Personen, bevölkerungsbasiert
Teilnahmerate: ♂ 61,4%, ♀ 64,7%
(I)ntervention: Einmalige Sigmoidoskopie (ggf. zusätzlich FIT-Stuhltest)
n = 20.552
Positiver Befund → Koloskopie-Überweisung (Adhärenz 96%)
(C)omparison: Kein Screening
n = 78.102
1:3- bzw. 1:5,4-Randomisierung
(O)utcomes: KRK-Inzidenz und KRK-Mortalität
Follow-up: 23 Jahre (Median 22,5 Jahre)
Ergebnisse
Die Reduktion der KRK-Inzidenz bei Männern ist getrieben durch distale Tumoren (ARR 1,4%). Beim proximalen KRK gibt es keinen signifikanten Benefit, weder bei Männern noch bei Frauen. Die Altersgruppen 50–54 J. vs. 55–64 J. zeigen ähnliche Muster, aber eine geringere Präzision. Der FIT-Stuhltest zusätzlich zur Sigmoidoskopie bringt keinen Mehrwert.
Cave: Bei Frauen liegt die Gesamtmortalität in der Screening-Gruppe marginal über der Kontrollgruppe (27,6 vs. 27,2%). Das ist nicht signifikant und kein Alarmsignal, aber ein weiteres Puzzlestück, das den fehlenden Mortalitätsnutzen der Sigmoidoskopie bei Frauen zeigt. Dieses Muster hat den Autoren schon früher5 Kopfzerbrechen bereitet: Der Benefit für die Gesamtmortalität beim Einsatz der Sigmoidoskopie findet sich nur bei Männern, nicht bei Frauen.
Einordnung
Was NORCCAP besser kann als NordICC: Sigmoidoskopie und das längere Follow-up zeigen, was die Kolo in 13 Jahren nicht kann, nämlich einen kleinen, aber immerhin statistisch gesicherten Mortalitätsvorteil, zumindest bei Männern.
Die Autoren beschreiben zwei zeitliche Mechanismen im Kurvenvergleich: Eine erste Mortalitätsdelle tritt 2–5 Jahre nach dem Screening auf (durch frühzeitige Entdeckung) und eine zweite 9–12 Jahre danach (das ist der Polypektomie-Effekt).
Das führt zur Hypothese, dass ein NordICC-Update nach 15 oder mehr Jahren eventuell doch eine KRK-Mortalitätsreduktion zeigen könnte.
Der Geschlechterunterschied ist ein Warnsignal: Die Heterogenität der Daten von Männern vs. Frauen ist mit einem p = 0,003 signifikant, also wohl eher kein Zufall und damit nichts, was man einfach so ignorieren sollte.
Der Unterschied könnte anatomisch erklärt werden, wenn Frauen häufiger proximale Tumoren haben (die die Sigmoidoskopie schlicht nicht erreicht).
Und die Sigmoidoskopie führte bei Frauen seltener zur Ausschluss-Kolo, gerade weil weniger distale Adenome gefunden werden.
Konsistenz mit anderen Sigmoidoskopie-Studien: UK-FS (21 Jahre),6 US PLCO (14 Jahre)7 und Italian SCORE (15 Jahre)8 zeigen ebenfalls KRK-Mortalitätsreduktionen, in NORCCAP zeigt sie bei Männern nun die höchste Risikoreduktion aller Studien. Das könnte daran liegen, dass hier der längste Follow-up vorliegt, oder an der populationsbasierten Rekrutierung.
🧠 Thrombektomie I: Kein Gewinn bei kleinen Hirnarterien-Verschlüssen
Fischer et al., Lancet Neurology 2026,9 12-Monatsdaten der 🇪🇺 multizentrischen RCT DISTAL mit multipler Industriebeteiligung (NCT05029414)
🎯 In Kürze: Die neuen Daten von DISTAL sind der nächste Dämpfer für die endovaskuläre Therapie. Bei mittleren und distalen Hirnarterienverschlüssen (M2–M4, ACA, PCA) bleibt die Thrombektomie ohne Mehrwert gegenüber der besten medizinischen Therapie. Das bestätigt sich jetzt auch mit Daten aus dem Follow-up nach einem Jahr.
Für die Praxis heißt das: Patienten mit mildem Schlaganfall und distalem Gefäßverschluss sind mit Lyse und optimaler Sekundärprävention gut versorgt. Eine fehlende Thrombektomie ist kein Versäumnis.
Die neuen Daten bestätigen die 90-Tages-Daten von DISTAL aus dem vergangenen Jahr10, die 90-Tages-Daten aus der kanadischen Studie ESCAPE-MeVO1112 sowie die präliminär veröffentlichten Ergebnisse der französischen DISCOUNT-Studie.1314
PICO
(P)opulation: 543 erwachsene Patienten mit akutem ischämischen Insult (der nicht oder ko-dominanten Gefäßsegmente M2, M3–M4, A1–A3 oder P1–P3)
Medianes Alter 77 Jahre, 56% ♂︎
NIHSS15 median 6 Punkte (sehr mild!)
65% mit i.v.-Lysetherapie
55 Zentren in Europa und Israel
Ausgeschlossen: stationär Pflegebedürftige
n = 543
(I)ntervention: Endovaskuläre Behandlung (EVT) als Thrombektomie mit Stent-Retriever, Aspirationskatheter oder Kombination; plus beste medizinische Behandlung (BMT)
(C)omparison: BMT allein (inkl. Lyse, wenn indiziert)
(O)utcomes:
Primär: Beeinträchtigung nach modifizierter Rankin-Skala (mRS)
Sekundär: Lebensqualität, Wohnsituation, Gesamtüberleben
Follow-up 12 Monate
Ergebnisse
mRS-Verteilung: kein Unterschied zwischen den beiden Studienarmen (aOR [adjustierte Odds-Ratio] 0,81; 95%-KI 0,59–1,12; p = 0,20)
Funktionelle Unabhängigkeit, also ein mRS zwischen 0–2: 55 vs. 57%
Lebensqualität, Wohnsituation zu Hause: kein Unterschied
Mortalität: HR 1,46; nicht signifikant, aber die Richtung ist unangenehm
Einordnung
Nur eher milde Schlaganfälle in der Studie: NIHSS im Median 6 (IQR 5–9); das ist ein wichtiger Selektionsbias
Der nominell höhere Mortalitätstrend unter Thrombektomie (HR 1,46) hat zwar keine schlüssige biologische Erklärung und bleibt unter der statistischen Signifikanzschwelle, sollte allerdings zur Kenntnis genommen werden
🧠 Thrombektomie II: Metaanalyse zeigt Nutzen bei großem Hirninfarkt
Sarraj et al., Lancet 2026,16 ATLAS: Systematischer Review mit Metaanalyse mit individuellen Patientendaten aus 6 RCT (CRD420251058584)
🎯 In Kürze: Bei ausgedehnten ischämischen Schlaganfällen ist, anders als oben, die endovaskuläre Thrombektomie bekanntlich Goldstandard. Das zeigt jetzt auch die ATLAS-Metaanalyse.
Bei einem ausgeprägten Infarktareal (gemessen am Computertomografie-Score ASPECTS ≤ 5; je kleiner, desto schlechter) oder bei einem Infarkt-Kern-Volumen bis ≤ 150 ml lohnt sich die Gefäßeröffnung.
Ergo: Je ausgeprägter der Befund, desto mehr ist nicht nur time is brain, sondern auch desto Stroke-Zentrum ist dann mehr brain.
PECO
(P)opulation: Erwachsene mit anteriorem Großgefäßverschluss (A. carotis interna oder A. cerebri media)
mit nachgewiesenem großem Infarktkern: ASPECTS17 ≤ 5 im nativen CT oder MRT-Diffusion oder Infarkt-Kern-Volumen ≥ 50 ml im CT-/MRT-Perfusion
NIHSS median 19, ASPECTS median 4, Infarktkernvolumen median ca. 80 ml
Symptombeginn bis 24 h
Ausschluss: manifestes Hirnödem, bestehende schwere Behinderung
Medianalter 70 Jahre
nur 27,5% erhielten Lyse
n = 1.886 aus 6 RCT
(E)xposition: Endovaskuläre Thrombektomie (EVT), je nach Studienprotokoll
(C)omparision: Optimales medizinisches Management
(O)utcomes:
Primär: mRS-Verteilung nach 90 Tagen
Sekundär: funktionelle Unabhängigkeit (mRS 0–2), selbstständiges Gehen (mRS 0–3), Mortalität
Sicherheit: sympt. Hirnblutung binnen 36 h, neurol. Verschlechterung binnen 2d
Ergebnisse
In der EVT-Gruppe ist der mRS (als Grad der Beeinträchtigung) um einen Punkt besser in der Verteilung (4 vs. 5, p<0,0001)
Die Chance für funktionelle Unabhängigkeit beträgt absolut 19,5 vs. 7,5%, das macht eine NNT ≈ 8
Die Chance für selbstständige Gehen beträgt absolut 36,5 vs. 19,9%, NNT ≈ 6
Die Mortalität ist knapp signifikant geringer: 31,1 vs. 37,3%, NNT ≈ 16
Der Benefit ist konsistent über alle ASPECTS-Kategorien (0–2 bis 5), Altersgruppen und Hemisphären. Die einzige auffällige Grauzone sind Menschen, bei denen das Infarkt-Kern-Volumen ≥ 150 ml ist im Spätfenster (> 6 h); hier liegen zu wenig Daten vor für eine statistisch belastbare Aussage.
Einordnung
IPD-Metaanalyse: Das ist der Goldstandard der Evidenzsynthese mit individuellen Patientendaten statt aggregierter Studienresultate; hier außerdem mit Neubewertung der CT-Befunde und ASPECTS-Scores
Außerdem präregistriert im PROSPERO-Register und ohne offensichtlichen Industriesponsor
Für den Lokalkolorit: Die TENSION-Studie war maßgeblich deutsch (Letztautor Götz Thomalla vom UKE in Hamburg, der einer der korrespondierenden ATLAS-Autoren ist) und hat die klinische Praxis bereits beeinflusst, ist u.a. in die rezenten US-Leitlinien von AHA/ASA eingeflossen18
Literatur
Kaminski MF, Kalager M, Løberg M, et al. Long-term effects of colonoscopy screening on colorectal cancer incidence and mortality: a multicountry, population-based randomised controlled trial. Lancet 2026;407(10541):1787–95. doi: 10.1016/s0140-6736(26)00508-8
Shaukat A. Colonoscopy, cancer prevention, and the new arithmetic of benefit. Lancet 2026;407(10541):1758–9. doi: 10.1016/s0140-6736(26)00794-4
Bretthauer M, Løberg M, Wieszczy P, et al. Effect of Colonoscopy Screening on Risks of Colorectal Cancer and Related Death. N Engl J Med 2022;387(17):1547–56. doi: 10.1056/nejmoa2208375
Botteri E, Holme Ø, Løberg M, et al. Twenty-Three–Year Benefits of Sigmoidoscopy Screening for Colorectal Cancer: A Randomized Trial. Ann Intern Med Published Online First: 12 May 2026. doi: 10.7326/annals-25-05456
Bretthauer M, Wieszczy P, Løberg M, et al. Estimated Lifetime Gained With Cancer Screening Tests. JAMA Intern Med 2023;183(11):1196–203. doi: 10.1001/jamainternmed.2023.3798
Wooldrage K, Robbins EC, Duffy SW, et al. Long-term effects of once-only flexible sigmoidoscopy screening on colorectal cancer incidence and mortality: 21-year follow-up of the UK Flexible Sigmoidoscopy Screening randomised controlled trial. Lancet Gastroenterol Hepatol 2024;9(9):811–24. doi: 10.1016/s2468-1253(24)00190-0
Miller EA, Pinsky PF, Schoen RE, et al. Effect of flexible sigmoidoscopy screening on colorectal cancer incidence and mortality: long-term follow-up of the randomised US PLCO cancer screening trial. Lancet Gastroenterol Hepatol 2019;4(2):101–10. doi: 10.1016/s2468-1253(18)30358-3
Senore C, Riggi E, Armaroli P, et al. Long-Term Follow-up of the Italian Flexible Sigmoidoscopy Screening Trial. Ann Intern Med 2022;175(1):36–45. doi: 10.7326/m21-0977
Fischer U, Brehm A, Ribo M, et al. Endovascular treatment for medium or distal vessel occlusion stroke (DISTAL): 12-month outcomes of a multicentre, open-label, randomised trial. Lancet Neurol Published Online First: 2026. doi: 10.1016/s1474-4422(26)00169-9
Psychogios M, Brehm A, Ribo M, et al. Endovascular Treatment for Stroke Due to Occlusion of Medium or Distal Vessels. N Engl J Med 2025;392(14):1374–84. doi: 10.1056/nejmoa2408954
Goyal M, Ospel JM, Ganesh A, et al. Endovascular Treatment of Stroke Due to Medium-Vessel Occlusion. N Engl J Med 2025;392(14):1385–95. doi: 10.1056/nejmoa2411668
Mocco J. Medium- and Distal-Vessel Occlusion — The Limit of Thrombectomy? N Engl J Med 2025;392(14):1440–2. doi: 10.1056/nejme2500492
Clarençon F. Mechanical thrombectomy in acute ischemic stroke related to a distal arterial occlusion: interim analysis of the DISCOUNT randomized controlled trial. Paper/Poster presented 2025;2(05):2025.
Jhou H, Wang W, Lee C, et al. Thrombectomy for Distal Medium Vessel Occlusion: A Meta-Analysis of Randomized Controlled Trials. J Am Hear Assoc: Cardiovasc Cerebrovasc Dis 2025;14(20):e042299. doi: 10.1161/jaha.125.042299
NIHSS = National Institutes of Health Stroke Scale (mit maximal 42 Punkten)
Sarraj A, Thomalla G, Yoshimura S, et al. Endovascular thrombectomy for patients with large-core ischaemic stroke presenting up to 24 h after onset (ATLAS): a systematic review and individual patient data meta-analysis with central imaging adjudication. Lancet Published Online First: 2026. doi: 10.1016/s0140-6736(26)00876-7
ASPECTS = Alberta Stroke Program Early CT Score, 10-Punkte-Skala, je niedriger, desto ausgeprägter das Infarktareal und desto schlechter das prognostizierte Outcome
Prabhakaran S, Gonzalez NR, Zachrison KS, et al. 2026 Guideline for the Early Management of Patients With Acute Ischemic Stroke: A Guideline From the American Heart Association/American Stroke Association. Stroke Published Online First: 2026. doi: 10.1161/str.0000000000000513