1 Beutel, 800.000 Euro und „doofe“ Docs – Evidenz-Quickies KW 18
HWI, Nierenschutz, EBCTCG, VTE-Rezidive, KI
Guten Morgen! Sonntagabend Dienstagfrüh ist Quickie-Zeit. Manches mag Manchen bekannt vorkommen. Vielleicht aber steckt hie oder da eine andere Sichtweise oder ein interessantes neues Detail drinnen. Zugegeben: Die Auswahl war in der Kalenderwoche 18 nicht ganz trivial. Vieles klingt erstmal spektakulär, entpuppt sich dann oftmals aber als belanglos oder auch gaga. Dennoch:
Viel Freude und hoffentlich interessante Lektüre!
Die Quickies in Mini-Kürze
🚽 Nitrofurantoin vs. Fosfomycin bei HWI: 15 Tabletten schlagen 1 Beutel
Die öffentlich geförderte SCOUT-RCT (n=720, spanische Hausarztpraxen) zeigt: Nitrofurantoin (3×100 mg/5 Tage) erreicht bei 15,5 % mehr Frauen mit unkompliziertem Harnwegsinfekt binnen 7 Tagen vollständige Symptomfreiheit als Fosfomycin 1×3 g. Das ist eine NNT ≈ 7. Und Nitrofurantoin halbiert die Rate an Zweitverordnungen (16 vs. 30 %). Da Kosten und Resistenzlage beider Substanzen vergleichbar sind, bleibt es eine Präferenzentscheidung: Einmalgabe oder etwas verlässlichere Symptomfreiheit.
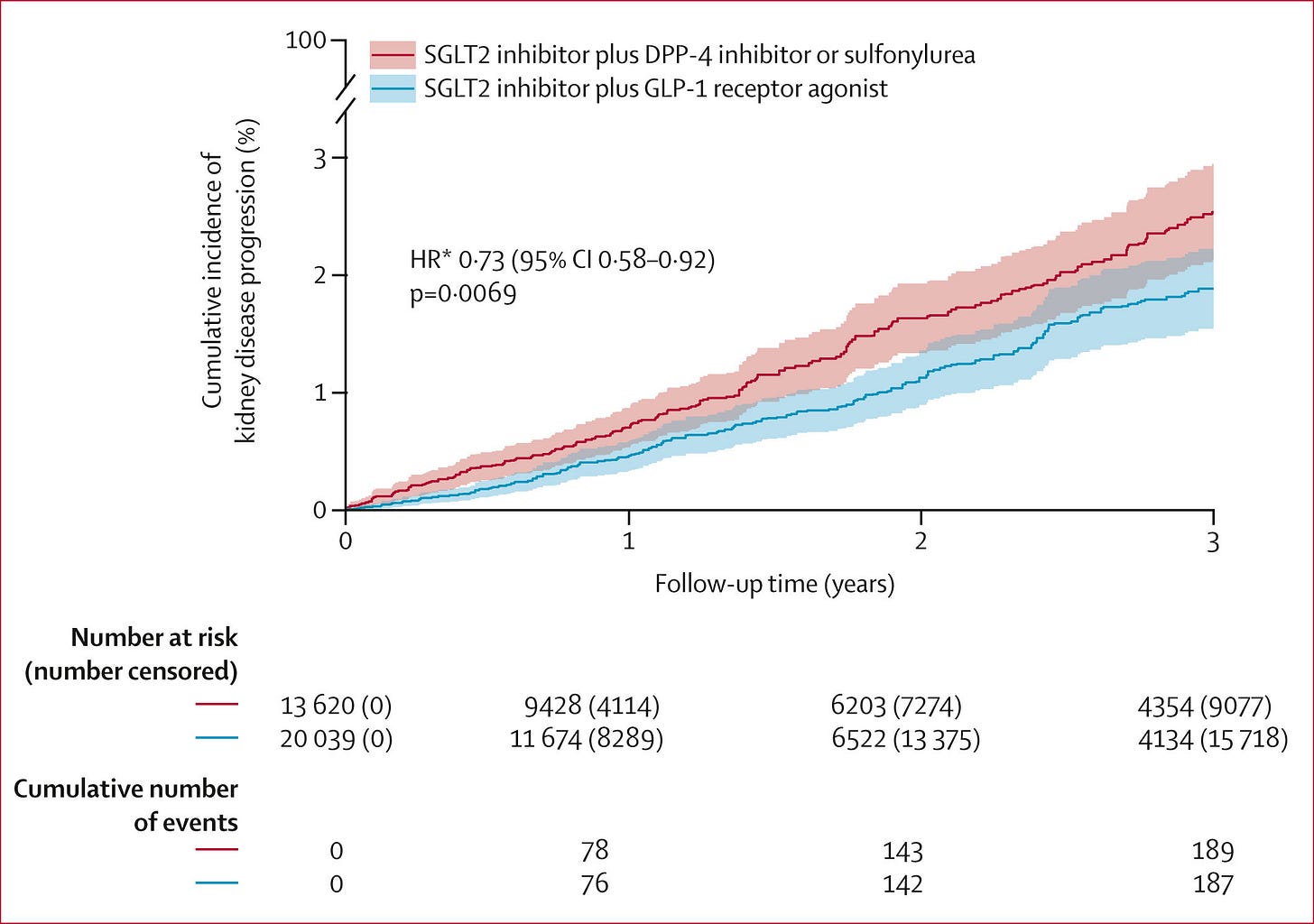
🫘 GLP-1-RA als Add-on: 828.556,80 € für 1× Nierenschutz?!
Eine Target-Trial-Emulation aus UK-Primärpraxen (n=33.659) fand unter GLP-1-RA (statt DPP4-Hemmer oder Glibenclamid et al.) als Add-on zu SGLT2-Hemmern eine absolute Risikoreduktion für CKD-Progression von –0,78 % (Post-hoc) über 3 Jahre. Das macht eine NNT von 128. Kosten? Über 828.000 € pro verhinderte Progression. Und wir reden über GKV-Spargesetze …
🧬 Eierstöcke „aus“ nach Brustkrebs? EBCTCG räumt auf
Die bislang umfassendste IPD-Metaanalyse zur Ovarialsuppression bei frühem Mammakarzinom (n=15.075, 23 RCTs, bis 15 Jahre Follow-up) zeigt: Ohne Tamoxifen sie ein Gamechanger (NNT 6 für Rezidivfreiheit), als Add-on zu Tamoxifen profitieren vor allem Frauen unter 45 Jahren signifikant (NNT 16 für Rezidiv über 10 Jahre). Bei Frauen über 45 mit Tamoxifen und nach unklarem Menopausenstatus nach Chemo ist kein relevanter Vorteil nachweisbar. Die Leitlinienempfehlung für prämenopausale Hochrisikopatientinnen wird damit klar gestützt.
🏠 Zuhause statt Pflegebett: Apixaban schlägt Rivaroxaban bei VTE im Alter
In einer retrospektiven Analyse von 18.066 US-Medicare-Versicherten (≥65 J., akute VTE) hatte Apixaban gegenüber Rivaroxaban einen signifikanten Vorteil beim Komposit aus Rezidiv-VTE und Tod sowie weniger schwere Blutungen. Bei rüstigen Älteren ergibt sich eine NNT von etwa 37 pro Jahr. Bei gebrechlichen Patienten zeigt sich nur ein Trend. Warfarin ist immerhin oft besser als Rivaroxaban.
🤖 KI diagnostiziert mal wieder besser als der Arzt
OpenAI o1 übertraf in 6 Experimenten (darunter 76 echte Notaufnahme-Fällen) in einer US-Benchmarking-Studie zwei erfahrene Internisten bei der diagnostischen Treffsicherheit (z.B. 82 vs. 79 vs. 70% bei Aufnahme). Limitierend: kein einziger Patient hat bislang profitiert, kein Medizinprodukt-Status, o1 ist bereits durch o3 abgelöst, Co-Autoren bei Google DeepMind und Microsoft, und ChatGPT Health unter-triagiert laut anderen Studien mehr als die Hälfte aller Notfälle. Tja.
Und ab hier jetzt die Details …
🚽 Nitrofurantoin vs. Fosfomycin bei HWI: 15 Tabletten schlagen 1 Beutel
Llor et al., Lancet 2026,1 Pragmatische open-label Phase-4-RCT SCOUT in Primärpraxen in 🇪🇸 (NCT04959331), samt Editorial2
🎯 In Kürze: 5 verschiedene Antibiotika werden als 1. Wahl bei unkompliziertem Harnwegsinfekt (HWI) bei ♀︎ Frauen empfohlen. Welches wählen? Nach Präferenz? Nach Preis? Nach Dosierung? Resistenzsituation? Mikrobiologie? Klinischer Effekt? Für letztere hat jetzt die öffentlich geförderte randomisierte, kontrollierte Studie SCOUT in spanischen Hausarztpraxen neue Antworten geliefert.
Beim Kopf-an-Kopf-Vergleich unter letztlich 720 Frauen mit HWI zeigte Nitrofurantoin (3×100mg für 5 Tage) die beste Wirksamkeit: Gegenüber der 1×3g Fosfomycin erreichten 15,5% mehr Frauen binnen 7 Tagen vollständige Symptomfreiheit. Bei der Mikrobiologie, also der Zahl der Frauen mit bakterieller Eradikation in der Urinkultur, war der Unterschied nicht signifikant (was an der geringen Menge der Proben liegt).
Aber: Der hier gefundene klinische Benefit wird „erkauft“ durch die Gabe von 15 Tabletten. Dem gegenüber steht die deutlich simplere Einmalgabe bei Fosfomycin.
Aber-Aber: Die einfache Fosfomycin-Gabe hatte wiederum zur Folge, dass 29,8% der Frauen eine zusätzliche Antibiose wegen des HWI brauchten (vs. 15,8% unter Nitrofurantoin).
Das heißt, Nitrofurantoin hat eine (Number Needed to Treat) NNT von ca. 7 für schnellere Symptomfreiheit und die Vermeidung einer zweiten Antibiotika-Verordnung.
Ergo: Kein Grund, die hiesige Praxis ad hoc zu ändern. Die Kenntnis der S3-Leitlinie 043-044, der Anwenderversion, der lokalen Resistenzsituation, der MMK-Benefits (Dank an Michael Kochens letzte No. für die Inspiration) und dieser Studie liefert ein Gerüst für eine individuelle Empfehlung in der Praxis.
Wer die Einmaldosis schätzt, wähle Fosfomycin. Wem rasche Symptomfreiheit oder Vermeidung einer Zweitverordnung wichtig ist, wähle Nitrofurantoin. Beide sind gleich teuer und haben ein ähnliches Resistenzbild.
PICO
(P)opulation:
Frauen ≥18 Jahre, ∅ 48 Jahre
≥1 HWI-Symptom (Dysurie, Dranginkontinenz, Pollakisurie, Schmerzen suprapubisch) + pos. Urintest, keine Pyelonephritis, kein komplizierter HWI
spanische Hausarztpraxen, 2022–2024
n = 720 für primäre Analyse
(I)nterventionen und (C)omparisons: 1:1:1:1-Randomisierung
Fosfomycin 1×3g (Einmaldosis)
Fosfomycin 2×3g (24h-Abstand)
Nitrofurantoin 100 mg 3×/Tag für 5 Tage
Pivmecillinam 400 mg 3×/Tag für 3 Tage
(O)utcomes, primär:
Vollständige Symptomfreiheit an Tag 7 (patientenberichtet)
Bakterielle Eradikation an Tag 14 (sowie an Tag 28 als sekundärer Endpunkt)
Ergebnisse
Die Chance auf eine Symptomfreiheit nach 7 Tagen ist unter Nitrofurantoin am höchsten, absolut um +15,5% höher gegenüber 1×3g Fosfomycin (NNT ≈ 7).
Ähnlich verhält es sich mit der Notwendigkeit für eine zusätzliche Verordnung eines Antibiotikums: die gab es bei 30% unter 1×3g Fosfomycin, bei 19% unter 2×3g Fosfomycin und bei jeweils 16% unter Nitrofurantoin oder Pivmecillinam.
Einordnung
Dose-Duration-Problem: 1 Beutel Fosfomycin vs. 15 Tabletten Nitrofurantoin über 5 Tage ist ein Regimensvergleich
Open-label, subjektiver Endpunkt: Patientinnen wussten, was sie bekamen, und selbstberichtete Symptomfreiheit ist ein weiches Maß
Ascertainment-Bias ist möglich, wenn Nitrofurantoin-Patientinnen noch aktiv Tabletten schlucken und deswegen aufmerksamer auf Beschwerden achten, bzw. umgekehrt
Unterpowert: Geplant waren 1.120 Frauen, rekrutiert 768; nur der Vergleich Nitrofurantoin vs. Fosfomycin 1× hält den Bonferroni-Test, alle anderen Vergleiche sind nicht signifikant
57% positive Urinkulturen: Fast jede zweite Patientin hatte gar keinen Nachweis einer bakteriellen HWI; Symptom + pos. Urinteststreifen reicht das zwar im Praxisalltag, aber für eine Studie?! (In der Subgruppe mit positiver Kultur übrigens noch deutlicherer Vorteil Nitrofurantoin; +34,9% vs. Fosfomycin 1× per diem)
Spanien ≠ Deutschland: Resistenzraten und Verordnungsmuster unterschieden sich; in SCOUT wurde bspw. Cotrimoxazol nicht als Vergleichsarm aufgenommen, weil die E.coli-Resistenzraten gegen Trimethoprim in Spanien landesweit über der 20%-Schwelle liegen; allerdings scheinen die Fosfomycin-Resistenzraten vergleichbar in beiden Ländern <5% zu sein
Was sagt die Evidenz sonst so?
Tja, es ist leider nicht so, dass die SCOUT-Studie einen Evidenz-Trend bestätigte. Vielleicht bleibt das Bild heterogen:
Ein systematischer Review mit Metaanalyse3 fand 2022 nur 3 (!) Studien und ob der Heterogenität keine relevanten Unterschiede (weder klinisch noch mikrobiologisch) zwischen Fosfomycin und Nitrofurantoin
Ein RCT von 2018 aus der Schweiz, Polen und Israel4 (eingeflossen in o.g. Analyse) fand einen Vorteil für Nitrofurantoin, …
… der wurde aber von einer Reanalyse 20235 mit Anwendung eines Komposit-Endpunkts (klinisch + mikrobiologisch) geschreddert, der Unterschied war nicht mehr signifikant
Und dann gibt es noch zwei ältere RCT aus den 1990er-Jahren,67 die sogar doppelblinde Vergleiche waren, aber keinen direkten Favoriten gefunden haben
Eine Gruppe aus Lahore in Pakistan plant derweil einen RCT zum Vergleich beider Antibiotika (NCT06518291), vielleicht wird der irgendwann helfen
Und nun? Was soll mir das sagen?! Ich hab doch eh keine Zeit, die Praxis ist voll …
Die Details sind ja auch für Genießer oder zur Überbrückung allfälliger Langeweile. In Kurz-Kürze so:
Nitrofurantoin und Fosfomycin scheinen angesichts Kosten und Resistenzlage (siehe unten) die 1a-Wahlen der 1. Wahlen bei unkomplizierter HWI
Auch die Wirksamkeit beider scheint vergleichbar zu sein, mit dem Hinweis, dass Nitrofurantoin „verlässlicher“ bei mehr Frauen zu Symptomfreiheit führt
Also Frage der Präferenz: Einmalgabe vs. ggf. höhere Chance auf Symptomfreiheit
Hier noch einmal aus der S3-Leitlinie in komprimierter Übersicht (für die Kosten nach rechts wischen/scrollen):
🫘 GLP-1-RA als Add-on: 828.556,80 € für 1× Nierenschutz?!
Jansz et al., Lancet Prim Care 2026,8 Target-Trial-Emulation mit Daten aus der 🇬🇧 Primärversorgung
🎯 In Kürze: Manchmal wünschte man sich, dass Studienabstracts zwingend eine Kostenbetrachtung über die gefundenen klinischen Effekte beinhalten. Dann müsste man noch weniger lesen.
Eine Studiengruppe aus Exeter (UK) hat jetzt in einer sogenannten Target-Trial-Emulationsstudie versucht herauszufinden, welches Add-on zu SGLT2-Hemmern bei Menschen mit Typ-2-Diabetes am besten die Progression einer CKD, einer chronischen Nierenerkrankung, reduzieren könnte.
Herauskamen: GLP-1-Rezeptoragonisten, hier Semaglutid, Dulaglutid, Liraglutid, Exenatid und Lixisenatid.
Würden die (anstatt DPP4-Hemmern oder Glibenclamid) zusätzlich gegeben, ließe sich das Risiko für eine CKD-Progression binnen 3 Jahren um absolut –0,78% reduzieren. Das macht eine Number Needed to Treat (NNT) von 128.
Tacheles: Man müsste 128 Leuten drei Jahre Ozempic® et al. verordnen, um bei einem eine Progression des Nierenleidens zu verhindern.
Zur Erinnerung: Der Ozempic-Hersteller Novo Nordisk hat sich gerade erst Vertraulichkeit für den Erstattungspreis ausbedungen, so dass die Kosten der Arznei bei Typ-2-Diabetes intransparent sind. Ausgegangen von den seinerzeit in der Nutzenbewertung genannten Jahrestherapiekosten i.H.v. 2.157,70 € würde uns hierzulande eine verhinderte CKD-Progression also 828.556,80 € kosten.
Eigentlich ist es noch ärger: Denn die Risikoreduktion beträgt nominell eigentlich nur –0,5%. Macht eine NNT von 200. Und Kosten von 1.294.680,00 €.
Und wir versuchen die GKV-Beiträge zu stabilisieren …
Ergo, und im Ernst: Wer zugunsten der Niere bei T2DM zusätzlich GLP-1-RA verordnen will, sollte echt gute Gründe haben.
PICO
(P)opulation: Erwachsene T2DM + SGLT2-Hemmer-Basistherapie
Daten aus UK-Primärpraxen
n = 33.659
Alter ∅ 60 Jahre
eGFR ∅ 92 ml/min/1,73 m²
UACR median 1,6 mg/mmol (ca. 14,6 mg/g)
79 % weiß
Ausgeschlossen: eGFR <20 oder ESRD sowie bei fehlenden Nierenwerten
(I)ntervention: GLP-1-RA als Add-on (v.a. Dulaglutid, Semaglutid s.c. oder p.o., Liraglutid), n = 20 039
(C)omparison: DPP-4-Hemmer oder Sulfonylharnstoff als Add-on, n = 13 620
(O)utcomes: Nierenprogression (≥40 % eGFR-Abfall, ESRD oder renaler Tod)
Follow-up bis 3 Jahre, median 1,4 Jahre
Ergebnisse
Die Kurven rauben wir uns heute einfach mal aus der Originalpublikation:
Bemerkenswert ist, dass die Rate der CKD-Progression nach 3 Jahren
unter Add-on GLP-1-RA bei absolut 0,9% und
unter Add-on DPP4/SU bei absolut 1,4% liegt.
Statt der nominellen absoluten Risikoreduktion von –0,5% kommen die Autoren in einer Post-hoc-Analyse aber auf die o.g. –0,78% (95%-CI 0,22–1,34%).
Einordnung
Neben den o.g. ökonomischen Erwägungen fällt einem noch ein:
Technisch ist diese Target-Trial-Emulation relativ robust, da sie mit einer Kombi aus Propensity-score-Matching und multivariabler Adjustierung eine Art doppelten Schutz vor Modellfehlern hat und zahlreiche Sensitivitätsanalysen einbaut
Aber ist kein RCT: Damit bleibt das Risiko für residuelles Confounding (die GLP-1-RA-Gruppe hatte etwa vor dem Matching einen deutlich höheren BMI, länger Diabetes und mehr Kombitherapien)
Niedrig-Risikopopulation: mediane eGFR 92, 3-Jahres-Ereignisrate im Kontrollarm nur 1,4%; Hochrisikogruppe ausgeschlossen
Kurzes Follow-up im Median von 1,4 Jahren ist auch für Nierenendpunkte knapp
Komparator heterogen: DPP4-Hemmer und Glibenclamid et al. können ggf. unterschiedliche Risikoprofile in einer Vergleichsgruppe vermischen